Al Bambino Gesù di Roma impiantato Bronco 3D su bimbo di 5 anni. È la prima volta in Europa
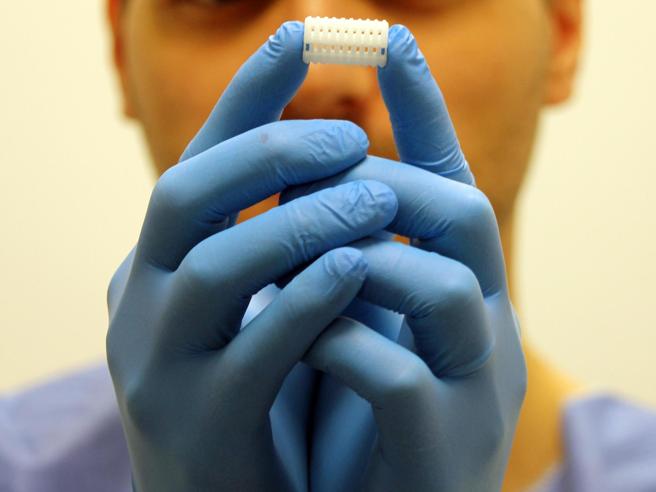
Il piccolo paziente, affetto da broncomalacia, è tornato a respirare autonomamente. Il suo bronco era schiacciato tra l’arteria polmonare sinistra e l’aorta toracica discendente. “I dispositivi 3D realizzati con materiale riassorbibile, destinati a scomparire e ad assolvere la loro funzione in maniera poco traumatica, rappresentano la nuova frontiera della chirurgia delle vie aree in età pediatrica” spiega il cardiochirurgo che l’ha operato, Adriano Carotti.
Un “bronco” riassorbibile stampato in 3D per restituire il respiro a un bambino di 5 anni. È stato impiantato all’Ospedale Pediatrico Bambino Gesù, con un intervento sperimentale, su un paziente affetto da broncomalacia, un cedimento della parete bronchiale che impediva il normale flusso di aria nel polmone sinistro. È la prima operazione di questo genere in Europa.
Il dispositivo, realizzato grazie a un lavoro d’équipe durato oltre 6 mesi, ha consentito al bambino di respirare autonomamente. Il “bronco” 3D è stato interamente progettato al Bambino Gesù con sofisticate tecniche di imaging e bioingegneria. È stato stampato con materiale bio-riassorbibile che verrà progressivamente eliminato dall’organismo dopo aver accompagnato la crescita dell’apparato respiratorio del bambino e restituito al bronco la sua funzionalità. A poco meno di un mese dall’intervento, il bimbo è potuto tornare a casa.
“Il “bronco” 3D – spiega l’ospedale pediatrico in una nota – nasce da un progetto del Bambino Gesù basato su uno studio dell’Università del Michigan, negli Stati Uniti, dove sono stati eseguiti i primi 15 impianti del genere. Il dispositivo personalizzato è stato disegnato sull’anatomia del piccolo paziente partendo dalle immagini bidimensionali (TAC) realizzate nel Dipartimento di Diagnostica per Immagini dal dott. Aurelio Secinaro e poi rielaborate con sofisticate tecniche di bioingegneria dal dott. Luca Borro dell’Unità di Innovazione e Percorsi Clinici. Il modello tridimensionale, una “gabbietta” cilindrica che riproduce la struttura del bronco, è stato stampato con policaprolattone e idrossiapatite, composto bio-riassorbibile che viene eliminato dall’organismo nell’arco di circa 2 anni.”
La stampa 3D è stata affidata, nell’ambito di un progetto di ricerca, al centro di stampa 3D Prosilas che ha reperito e adattato il materiale alle proprie tecnologie. Prima dell’impianto, il “bronco” è stato sottoposto a processi di sterilizzazione a bassa temperatura per non alterarne struttura e caratteristiche. Per i test di resistenza meccanica l’Ospedale si è avvalso della collaborazione dell’Università di Modena e Reggio Emilia.
Con l’autorizzazione all’uso compassionevole del dispositivo sperimentale concessa dal Ministero della Salute, il team di chirurghi ha potuto procedere con l’operazione. L’intero procedimento, dalla progettazione all’intervento, ha richiesto oltre 6 mesi di intenso lavoro di squadra.
Il delicato intervento sul paziente di 5 anni, durato 8 ore, è stato eseguito il 14 ottobre 2019 dal dott. Adriano Carotti, responsabile dell’Unità di Funzione di Cardiochirurgia Complessa con Tecniche Innovative, in collaborazione con i chirurghi delle vie aeree del Laryngo-Tracheal Team, diretto dal dott. Sergio Bottero.
Il bronco del bambino era schiacciato tra l’arteria polmonare sinistra e l’aorta toracica discendente. Questa compressione, di lunga data, aveva generato il restringimento del condotto respiratorio e il cedimento degli anelli di cartilagine che sostengono la parete del bronco. A causa delle difficoltà respiratorie, nelle ore notturne il piccolo aveva bisogno del supporto dei macchinari per la ventilazione non invasiva.
Nel corso dell’intervento, eseguito in circolazione extracorporea, i cardiochirurghi hanno spostato le arterie polmonari che causavano lo schiacciamento bronchiale, quindi hanno eseguito l’impianto. Il dispositivo è stato posizionato all’esterno del bronco malato ancorando il tessuto indebolito alla gabbietta 3D con delle suture. I chirurghi delle vie aeree hanno effettuato il monitoraggio pre, intra e post operatorio. A poco meno di un mese di distanza dall’operazione il bambino è tornato a casa con la sua famiglia. Ora è in grado di respirare normalmente.
“La malacia dei bronchi, ovvero la perdita della funzione di supporto da parte degli anelli di cartilagine che compongono le vie aeree, è una lesione relativamente rara che produce una limitazione del normale flusso gassoso attraverso la via aerea e può condurre all’insufficienza respiratoria”, spiega ancora la nota. “La cartilagine indebolita, infatti, tende a collassare principalmente durante la fase espiratoria, di cui ne prolunga la durata. Inoltre, tende ad impedire l’espettorazione, provocando l’intrappolamento delle secrezioni e favorendo le infezioni polmonari”.
La broncomalacia è legata a diverse cause: può avere un’origine genetica; può associarsi a determinate forme di prematurità; può manifestarsi in seguito a traumi e infiammazioni croniche o essere causata dalla compressione esercitata da vasi sanguigni anomali. La maggior parte dei casi di compressione vascolare si risolve con la rimozione della causa (ad esempio riposizionando i vasi sanguigni responsabili). Nelle situazioni più complesse, quando la compressione di lunga durata produce “cedimento” della parete bronchiale, eliminare la causa della broncomalacia non è sufficiente ed è necessario ricorrere anche all’impianto di una struttura di sostegno.
“I dispositivi 3D realizzati con materiale riassorbibile, destinati a scomparire e ad assolvere la loro funzione in maniera poco traumatica, rappresentano la nuova frontiera della chirurgia delle vie aree in età pediatrica” spiega il cardiochirurgo Adriano Carotti. ”Presto potranno sostituire completamente gli stent di silicone, facilmente dislocabili, e gli stent metallici che, una volta inglobati nella parete della via aerea, non sono più rimovibili e possono interferire con la crescita dell’apparato respiratorio del bambino. Il “bronco” 3D impiantato sul nostro piccolo paziente, invece, scomparirà dall’organismo nel giro di un paio d’anni. È ragionevole pensare che, nel frattempo, avrà indotto la generazione di una reazione fibrosa peribronchiale che in qualche modo “sostituirà” la funzione della cartilagine rovinata: il bronco sarà così in grado di sostenersi da solo e avrà la possibilità di svilupparsi e di continuare a crescere”.





